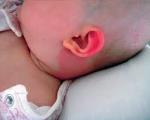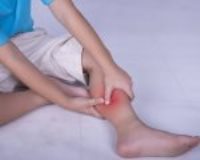
Рожа у детей – это поражение кожи, которое вызвано β-гемолитическим стрептококком группы А (Streptococcus pyogenes). Среди факторов риска болезни называют сахарный диабет, острые и хронические дерматозы, очаги стрептококковой инфекции (тонзиллит, отит, синусит). Рожистая инфекция проявляется ярко-красными отечными пятнами на коже, высокой лихорадкой, неспецифическими признаками интоксикации. Диагностика основана на клиническом осмотре, по показаниям проводятся серологические реакции, клиническое и биохимическое исследование крови. Лечение включает системную антибиотикотерапию, обработку кожи антисептиками и противовоспалительными препаратами, физиотерапевтические методы.
Общие сведения
Рожистое воспаление – типичная патология людей среднего и пожилого возраста. В педиатрической практике инфекция встречается в 10 раз реже, чем у взрослых. Распространенность рожи у детей не превышает 2 случаев на 10 тыс. населения до 18 лет, причем пики заболеваемости приходятся на младенческий и подростковый период. В группе риска находятся пациенты с иммуносупрессией, хроническими соматическими патологиями, дерматозами. Несмотря на редкую встречаемость, рожа не теряет актуальности в практической педиатрии и детской дерматологии.
Причины
Основной возбудитель рожи – Streptococcus pyogenes, который относится к β-гемолитическим стрептококкам группы А. Возбудитель вызывает инфекции различных локализаций, к тому же 15-20% детей – бессимптомные носители бактерии. В современной педиатрии при исследовании случаев рожистого воспаления нередко определяют смешанную бактериальную флору: Staphylococcus aureus, Proteus vulgaris, Enterococcus faecalis, Pseudomonas aeruginosa и Bacillus cereus.
Рожа у детей возникает при экзогенном или эндогенном инфицировании. В первом случае факторами риска выступают повреждения кожи: раны, ссадины, изъязвления и другие виды сыпи с нарушением целостности эпидермального барьера. Вероятность заболевания повышается при длительной инсоляции, перегревании или переохлаждении. При эндогенном заражении возбудитель проникает в кожу из очага хронической инфекции – стрептококкового синусита, тонзиллита, кариеса, отита.
В последние годы рожу нередко диагностируют у детей с сахарным диабетом 1-го типа при неудовлетворительном контроле гликемии. На поверхности кожи таких пациентов находится в 2,5 раза больше микроорганизмов, в том числе опасные гемолитические стрептококки. Поскольку защитные свойства кожных покровов при диабете снижены как минимум на 20%, для развития рожистого воспаления достаточно небольшой ссадины или царапины, через которую бактерии проникают вглубь тканей.
Патогенез
Гемолитический стрептококк попадает в кожу и начинает размножаться в лимфатических капиллярах сетчатого и сосочкового слоя дермы. Он вызывает серозное воспаление, которое обусловлено действием факторов патогенности, соответствующими сосудистыми и иммунными реакциями. Развитие системных проявлений связывают с токсическим и пирогенным действием компонентов клеточной стенки, усиленным образованием биологически активных провоспалительных соединений.
Микроскопически при роже у детей выявляют отечность и гиперплазию клеток базального и шиповатого слоев эпидермиса. Также наблюдается истончение зернистого слоя при относительном увеличении объема ткани за счет отека. При детальном изучении морфологии обнаруживается гидропическая клеточная дистрофия, парциальный некробиоз, сморщивание ядер. Роговой слой эпидермиса утолщен, изредка в этой зоне определяется акантоз.
В эпидермисе и дерме возникает выраженный отек, инфильтрация тканей лимфоцитами, гистиоцитами и плазматическими клетками. Зоны инфильтрации преимущественно концентрируются вокруг сосудов. Также в эпидермисе начинает накапливаться гликоген и гликозаминогликаны, которые располагаются равномерно во всех слоях. Такие изменения повышают тканевую проницаемость, обуславливают появление ШИК-положительной зернистости.
Классификация
При систематизации рожи у детей используются те же критерии, что и у взрослых. По характеру локальных симптомов выделяют эритематозную, эритематозно-буллезную, эритематозно-геморрагическую и буллезно-геморрагическую формы. Однако в педиатрии встречается только эритематозный вариант рожи, остальные формы считаются казуистикой. Другие параметры, используемые для классификации болезни:
- По степени интоксикации – легкая, среднетяжелая и тяжелая формы.
- По распространенности – локализованная, распространенная, метастатическая.
- По кратности течения – первичная, повторная, рецидивирующая.
- По характеру течения – неосложненная, осложненная.
Симптомы рожи у детей
Клинические проявления рожистого воспаления складываются из двух синдромов: интоксикации и локального кожного поражения. В типичных случаях болезнь начинается с лихорадки, которая сопровождается головной болью, тошнотой и рвотой, сонливостью. Для рожи у детей характерен стремительный подъем температуры до 39,5-40°С и выше, тяжелая лихорадка с ознобами, адинамией, сильной потливостью. У младенцев до 1 года возможно резкое ухудшение состояния и развитие токсического шока.
Кожные проявления рожи преимущественно располагаются на лице (20-30%), нижних конечностях (60-70%), ягодицах и наружных половых органах. У новорожденных детей характерно поражение пупочной ранки, у грудничков – зон с опрелостями. На теле появляется розовое пятно, которое быстро прогрессирует до ярко-красной эритемы с неровными и хорошо очерченными краями («языки пламени»). Пораженная кожа горячая на ощупь, отечная, болезненная при пальпации.
Воспалительный процесс достигает максимальной интенсивности на 2-4 сутки болезни. Кожные покровы приобретают пунцовую окраску, становятся лоснящимися и напряженными. Нередко определяют увеличение и болезненность регионарных лимфатических узлов. Эритема наиболее ярко проявляется по периферии, где формируется красный приподнятый валик. Иногда у ребенка возникает 2-3 отдельных пятна, которые быстро сливаются в общую зону поражения.
Осложнения
В 5-8% случаев встречаются местные осложнения: переход воспаления на подкожную жировую клетчатку с развитием инфекционного целлюлита, формированием флегмоны или абсцесса. При нарушении реологических свойств крови и сопутствующих системных заболеваниях повышается риск тромбофлебита и тромбоза сосудов в зоне поражения. Активация стрептококковой флоры чревата поражением других органов с развитием гломерулонефрита, острой ревматической лихорадки.
Более тяжелое течение рожи наблюдается у детей раннего возраста, которые страдают от выраженного интоксикационного синдрома. У них возможна гиперпиретическая лихорадка, многократная рвота, стремительное распространение бактерий с развитием септицемии и сепсиса. Однако вероятность таких осложнений не превышает 0,5%. У иммунокомпетентных детей старшего возраста большинство случаев рожистой инфекции протекает без рецидивов и отдаленных негативных последствий.
Диагностика
Сочетание кожных симптомов и признаков интоксикации требует консультации педиатра, детского дерматолога, в редких случаях – хирурга. Большое значение имеет сбор анамнеза, уточнение скорости и этапов развития заболевания, проведение общего осмотра для выявления характерных местных признаков рожистого воспаления. В типичных случаях диагноз ставят на основании клинических проявлений. По показаниям диагностическая программа дополняется следующими методами:
- Серологические реакции. Для подтверждения стрептококковой этиологии заболевания проводят анализы крови на антистрептолизин О, антистрептогиалуронидазу, антигены Streptococcus pyogenes. Стандартные бактериологические исследования не назначают ввиду их низкой информативности.
- Анализы крови. Дополнительное исследование необходимо, чтобы подтвердить или исключить факторы риска. В гемограмме оценивают общий уровень лейкоцитов и соотношений разных фракций иммунных клеток, в биохимическом анализе крови – показатель гликемии натощак. При подозрении на патологию иммунной системы проводится иммунограмма.
Дифференциальная диагностика
С учетом редкой встречаемости рожи у детей перед врачом стоит сложная диагностическая задача. В первую очередь исключают типичные кожные патологии: ожог, микробную экзему, стрептококковое импетиго, паховую эпидермофитию и другие виды микозов. Необходимо дифференцировать рожистое воспаление с эризипелоидом, некробациллезом, пастереллезом, укусом насекомого. При осложненном течении болезни дифференциальную диагностику проводят с хирургическими болезнями мягких тканей.
Лечение рожи у детей
При легкой форме инфекции лечение проводится амбулаторно, при среднетяжелой и тяжелой – в стационаре. Поскольку причиной патологии выступает бактериальная флора, детям назначают антибиотикотерапию. В основном используют препараты из группы пенициллинов, которые проявляют бактерицидную активность в отношении стрептококков и разрешены для всех возрастных групп. Лечебную программу дополняют жаропонижающими, антигистаминными препаратами, дезинтоксикационной терапией.
По показаниям системное лечение сопровождается местной медикаментозной терапией. В остром периоде используют растворы антисептиков, примочки с взбалтываемыми смесями на основе антибиотиков, глюкокортикоидов и анестетиков. Лечение направлено на ликвидацию воспалительных проявлений, уменьшение чувства жара, боли и дискомфорта в пораженных участках тела. Чтобы ускорить ликвидацию очагов рожистой инфекции, используют физиотерапию (УВЧ, УФО, лазеротерапию).
Прогноз и профилактика
В большинстве случаев рожа у детей имеет благоприятное течение. При вовремя начатой терапии лихорадка продолжается не более 4-5 дней, после чего состояние нормализуется. Кожные проявления сохраняются дольше, но со временем они полностью исчезают и не оставляют следов. Профилактика рожистого воспаления заключается в избегании контакта с больными стрептококковой инфекцией, повышении иммунитета, комплексном лечении хронических бактериальных очагов в организме.
|
Литература
1. Рожистая инфекция у детей/ В.В. Николов// Детский врач. – 2016. – №4.
2. Стрептококковые инфекции в практике клинициста/ В.П. Малый// Клиническая иммунология. Аллергология. Инфектология. – 2012. – №4.
3. Инфекционные болезни у детей/ В.Ф. Учайкин, Н.И. Нисевич, О.В. Шамшева. – 2011.
4. Эритематозная форма рожи у ребенка 5 лет/ С.Н. Орлова и соавт.// Детские инфекции. – 2009. – №1.
|