Пироплазмоз – трансмиссивное протозойное заболевание человека и животных, вызванное внутриклеточными простейшими рода Babesia, паразитирующими в эритроцитах. Заболевание развивается у лиц со сниженным иммунным ответом. Течение пироплазмоза сопровождается лихорадкой, ознобом, головными и мышечными болями, артралгией, гепатомегалией, анемией. Диагноз пироплазмоза подтверждается обнаружением паразита в мазке и толстой капле крови, а также методами РИФ, ИФА. Терапевтический эффект в отношении возбудителя пироплазмоза оказывает комбинированное назначение клиндамицина и хинина, азитромицина и атоваквона.
Общие сведения
Пироплазмоз (бабезиоз, бабезиеллез) — паразитарная зоонозная инфекция, протекающая с лихорадочным, анемическим и желтушным синдромами. Как инфекционное заболевание, пироплазмоз представляет актуальную проблему для ветеринарии, поскольку, главным образом, поражает мелкий и крупный рогатый скот, собак и других животных. Бабезиозы человека регистрируются относительно редко (в мире известно несколько сотен случаев). Впервые пироплазмоз человека был диагностирован в 1957 году в Югославии. С тех пор случаи заболевания человека были выявлены в странах Азии, Африки, Европы, Америки. На территории России природные очаги пироплазмоза располагаются в северо-западных и южных областях Европейской части и в степной зоне юга Сибири.
Причины пироплазмоза
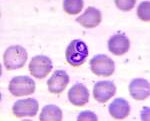
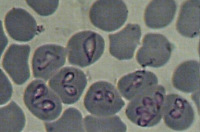
Возбудители пироплазмоза принадлежат к типу простейших, семейству Babesiidae, роду Babesia. По своим морфо-физиологическим свойствам бабезии напоминают возбудителей малярии: они также паразитируют в эритроцитах, а внешне имеют сходство с плазмодиями. В эритроците бабезии располагаются по периферии или в центре; имеют различную (грушевидную, кольцевидную, овальную, точковидную, амебовидную, ланцетовидную) форму, диаметр от 2-3 до 4-5 мкм. Пироплазмоз человека могут вызывать 3 вида возбудителя: Babesia divergens и Babesia rodhaini в Европе, Babesia microti – на американском континенте.
Возбудители пироплазмоза паразитируют в организме диких и домашних животных (грызунов, собак, кошек, мелкого и крупного рогатого скота), а человеку передаются трансмиссивным путем, через укусы инфицированных иксодовых и аргасовых клещей. В организме клещей бабезии сохраняются пожизненно и даже передаются трансовариально потомству. Кроме этого, не исключается возможное заражение человека при переливании крови от лиц с бессимптомной паразитемией. Повышенному риску заражения пироплазмозом подвергаются пастухи, сельскохозяйственные рабочие, туристы в период сезонной активности клещей (с мая по сентябрь). Иногда отмечается микстинфицирование бабезиями и спирохетами рода Borrelia — возбудителями болезни Лайма, передаваемыми теми же видами клещей.
Жизненный цикл развития бабезий протекает в организме клещей-переносчиков и позвоночных. В организме клеща паразиты покидают эритроциты позвоночного хозяина и претерпевают сложный и множественный цикл деления в просвете и эпителиальных клетках кишечника, гемолимфе, различных органах клеща. Процесс развития бабезий до инвазионной стадии (одноядерных спорозоитов) происходит в слюнных железах клеща и стимулируется кровососанием. Попав в кровь человека или животных возбудители пироплазмоза проникают в красные кровяные клетки, где размножаются путем бинарного деления или почкования. Увеличивая свою численность, паразиты разрушают эритроциты хозяина, затем проникают в новые эритроциты, повторяя цикл деления.
Клинические проявления пироплазмоза развиваются при поражении бабезиями 3-5% эритроцитов. Вместе с разрушенными эритроцитами в кровяное русло выделяются продукты жизнедеятельности паразитов и белковые субстанции, вызывающие выраженную общетоксическую и пирогенную реакцию. Нарастают анемия, тканевая гипоксия, нарушения микроциркуляции, главным образом в почечных капиллярах, где оседают свободный гемоглобин и оболочки эритроцитов. Поражение 10-15% эритроцитов приводит летальному исходу от острой почечной недостаточности.
Симптомы пироплазмоза
У лиц с нормальным иммунитетом пироплазмоз протекает в виде бессимптомного носительства, несмотря на паразитемию 1-2%. Тяжелое манифестное течение в основном отмечается у лиц со сниженными иммунными реакциями: пожилых людей, пациентов, перенесших спленэктомию, ВИЧ-инфицированных и т. д.
Инкубационный период при заражении пироплазмозом длится 1-3 недели (в редких случаях – несколько месяцев). При легкой клинической форме пироплазмоза отмечаются гриппоподобные симптомы: лихорадка, слабость, разбитость, ломота в теле. При тяжелом течении инфекции развивается острая лихорадка с температурой 40-41°С и потрясающими ознобами, сильными головными и мышечными болями, артралгией. На фоне высокой температуры возникают тошнота, рвота, боли в эпигастрии, чередование запоров и диареи, гепатоспленомегалия, желтуха, снижение массы тела. С 6-7-го дня заболевания нарастают гемоглобинемия, гемоглобинурия, олигоанурия и острая почечная недостаточность. Особо тяжелое течение имеет пироплазмоз, вызванный B.divergens: даже при своевременно начатом специфическом лечении смертность достигает 50%. Гибель больных пироплазмозом обычно связана с уремией, почечно-печеночной недостаточностью или присоединением бактериальных инфекций (пневмонии, сепсиса).
Хронический пироплазмоз протекает с периодическими лихорадочными реакциями, нарушением аппетита, слабостью, снижением внимания, утомляемостью, подавленностью, что может ошибочно расцениваться, как ипохондрия или депрессия.
Диагностика и лечение пироплазмоза
Поскольку случаи пироплазмоза редки в клинической практике, заболевание приниматься за геморрагическую лихорадку с почечным синдромом, малярию, сепсис, болезни крови, проявления СПИДа и др. Для постановки клинического диагноза важно учитывать эпидемиологические сведения (нахождение в эндемичных районах, факт укусов клещей), а также сочетание патогномоничных симптомов (длительной лихорадки, анемии, гепатомегалии).
Лабораторное подтверждение пироплазмоза основано на микроскопии толстой капли или мазка крови при окрашивании их по Романовскому-Гимзе: при этом ядро бабезий окрашивается в красный цвет, а цитоплазма – в голубой. С помощью серологических тестов (НРИФ, ИФА) диагностические титры антител обнаруживаются спустя 3-8 недель от начала заболевания. При хроническом пироплазмозе наиболее показательно выявление ДНК бабезий при помощи ПЦР. Биологический метод диагностики пироплазмоза – введение крови больного спленэктомированным хомячкам с последующим выделением возбудителя эффективен, но длителен (занимает от 2-х до 4-х недель).
Легкие, доброкачественно протекающие формы пироплазмоза не нуждаются в специфической терапии. При тяжелом течении рекомендуется назначение клиндамицина совместно с хинином, либо азитромицина и атоваквона, либо комбинации пентамидина, диизоцианата, сульфаметоксазола и триметоприма. При анемии показаны препараты железа, проведение гемотрансфузии; при высокой лихорадке – дезинтоксикационная терапия и антипиретики. В случае развития ОПН осуществляется гемодиализ.
Без лечения тяжелые формы пироплазмоза практически всегда заканчиваются гибелью пациента. При своевременной антипаразитарной терапии шансы на выздоровление высокие. Иммунопрофилактика пироплазмоза не разработана. Неспецифические меры сводятся к борьбе с переносчиками инфекции, защите от клещей, срочному удалению присосавшихся клещей.